 Sembra ormai la parola magica della salute e del benessere. Microbiota. Magari potrà sembrare che l’argomento sia diventato di moda. Che sia esploso come tante altre cose che nel tempo riguardano la nostra salute. Il fatto è, invece, che mai come prima d’ora, a livello mondiale, si stanno facendo ricerche su quegli esserini microscopici che sguazzano liberi e, si spera, buoni, all’interno del nostro intestino. Popolazione di microrganismi complessivamente chiamati “microbiota” (nella vecchia sviante dizione “flora intestinale” o “flora batterica intestinale”). Nell’evoluzione della specie umana, nella composizione del nostro organismo, delle nostre cellule, il “fuori” è diventato pure “dentro”. Vedi ad esempio il microbiota. Vedi ad esempio i mitocondri. Noi siamo contemporaneamente “dentro” e “fuori”, fuori e dentro, mondo esterno e mondo interno. In continua simbiosi. E lo dimostra pure l’epigenetica.
Sembra ormai la parola magica della salute e del benessere. Microbiota. Magari potrà sembrare che l’argomento sia diventato di moda. Che sia esploso come tante altre cose che nel tempo riguardano la nostra salute. Il fatto è, invece, che mai come prima d’ora, a livello mondiale, si stanno facendo ricerche su quegli esserini microscopici che sguazzano liberi e, si spera, buoni, all’interno del nostro intestino. Popolazione di microrganismi complessivamente chiamati “microbiota” (nella vecchia sviante dizione “flora intestinale” o “flora batterica intestinale”). Nell’evoluzione della specie umana, nella composizione del nostro organismo, delle nostre cellule, il “fuori” è diventato pure “dentro”. Vedi ad esempio il microbiota. Vedi ad esempio i mitocondri. Noi siamo contemporaneamente “dentro” e “fuori”, fuori e dentro, mondo esterno e mondo interno. In continua simbiosi. E lo dimostra pure l’epigenetica.
Quanto batteri ci sono nel microbiota
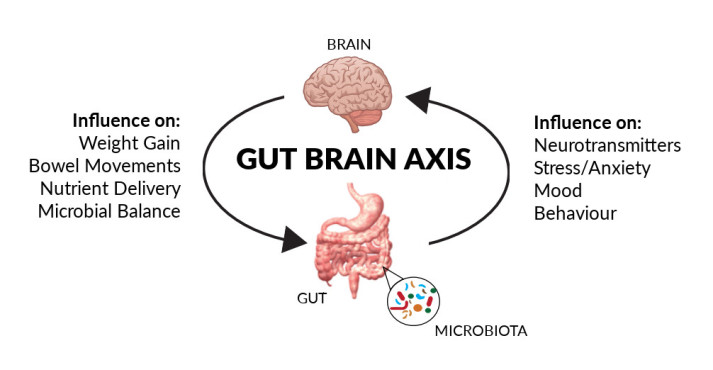
Su questa storia del microbiota è sempre più certo, dimostrato, un collegamento diretto, continuo, costante, tra cervello e intestino. Ciò che ormai viene definito “asse intestino-cervello”. Gli esserini (1.000 diverse specie batteriche che comprendono più di 3 milioni di geni, 150 volte di più di quelli del genoma umano, 200 grammi in tutto) che sguazzano tra le nostre pareti intestinali ci influenzano in molti modi. Sull’umore. Forse addirittura nella depressione. Nell’infiammazione. Nell’obesità. E sempre maggiori evidenze ci dicono che possano avere un ruolo, quando il microbiota è alterato, non è sano, in malattie neurodegenerative come il Parkinson.
Le scoperte recenti su microbiota e Parkinson: le ricerche pubblicate su “Gut” e su “Movement Disorders”
Uno studio di coorte, pubblicato di recente dalla rivista “Gut” (organo ufficiale della British Society of Gastroenterology), condotto in Danimarca su miglaia di persone nel periodo 1977-2014 ci dice ad esempio che pazienti con morbo di Crohn e colite ulcerosa, indipendentemente dall’età della diagnosi, dal genere o dalla durata dei controlli successivi, hanno un rischio di malattia di Parkinson maggiore del 20% rispetto agli individui senza malattie infiammatorie intestinali. Dicono gli autori di questo studio: «C’è una crescente consapevolezza all’interno delle comunità scientifiche della connessione tra l’ambiente intestinale e il sistema nervoso centrale. Si ritiene che questo cosiddetto “asse cervello-intestino” colleghi le funzioni del cervello con le funzioni intestinali periferiche. In particolare, gli squilibri nel microbioma intestinale in relazione alle malattie neurologiche hanno recentemente ottenuto il centro dell’attenzione, con studi relativi alla malattia di Parkinson con un ambiente intestinale più proinfiammatorio. Recenti evidenze per l’intestino come sito iniziale di patologia Parkinson provengono da uno studio di Sampson et al. che dimostra l’importanza del microbiota intestinale nella fisiopatologia della neuroinfiammazione nello sviluppo di deficit motori in studi di laboratorio».
Un altro studio recente pubblicato da “Movement Disorders” (organo ufficiale della International Parkinson and Movement Disorder Society) a cui ha collaborato anche Raffaella Cancello nutrizionista e ricercatrice del Laboratorio di ricerche sull’obesità dell’Istituto Auxologico Italiano, mirato a valutare le differenze del profilo del microbiota intestinale di una popolazione di pazienti affetti da malattia di Parkinson rispetto ad una coorte di soggetti non affetti, ha messo in evidenza l’associazione tra un pattern specifico del microbiota intestinale e la gravità dei sintomi (motori e non) tipici di questa malattia neurologica. Per indagare il ruolo del microbiota intestinale nella patogenesi della malattia di Parkinson è stata condotta inoltre una analisi funzionale predittiva che ha messo in evidenza l’attivazione preferenziale di due vie: 1/la via del sistema ubiquitina-proteasoma (via che influenza la formazione e aggregazione di α-sinucleina anche all’interno della parete dell’intestino) e 2/la via di degradazione di xenobiotici (o tossine esogene come i pesticidi, i metalli, i prodotti chimici industriali).
Cosa dice sul microbiota la nutrizionista Raffaella Cancello
Dice Raffaella Cancello: «È noto da tempo che l’esposizione a pesticidi, erbicidi, insetticidi e fungicidi cosi come l’esposizione cronica a metalli pesanti come manganese, rame, ferro, alluminio e piombo aumenta il rischio di sviluppare la malattia di Parkinson, in particolare nei soggetti con storia familiare positiva. Anche le abitudini alimentari possono influire sulla variabilità della malattia di Parkinson. Cibi ricchi di grassi animali, saturi o insaturi, e di vitamina D aumentano il rischio di sviluppare la malattia, mentre cibi come noci, legumi, patate e caffè sembrerebbero svolgere un ruolo protettivo. Si osserva inoltre un’associazione inversa tra il fumo di sigaretta e l’insorgenza della malattia. Nel prossimo decennio, il profilo del microbiota intestinale potrebbe essere utilizzato nella prevenzione nella diagnosi e nel trattamento di molte malattie neurologiche. Tuttavia, molti aspetti restano ancora da chiarire prima che il potenziale terapeutico di questa nuova conoscenza possa essere implementato e utilizzato a livello clinico».
Si è praticamente aperto un universo sulla genesi, o quantomeno sulla correlazione con lo stato di salute dell’intestino, di molte malattie umane, anche le più gravi. E non è dunque un caso che medicine tradizionali, specie orientali, hanno sempre attribuito grande importanza alla salute dell’intestino. E di riflesso pure all’alimentazione. Anche se, come dice Raffaella Cancello, siamo agli inizi di una scoperta epocale che deve ancora tradursi in un potenziale terapeutico. Tuttavia, aggiungiamo, in base a quanto già sappiamo del microbiota e dell’asse intestino-cervello, possiamo però agire sulla prevenzione. Che non è comunque poco.
Inflammatory bowel disease increases the risk of Parkinson’s disease: a Danish nationwide cohort study 1977-2014.
Villumsen M, Aznar S, Pakkenberg B, Jess T, Brudek T.
Gut. 2019 Jan;68(1):18-24. doi: 10.1136/gutjnl-2017-315666.
Unraveling gut microbiota in Parkinson’s disease and atypical parkinsonism.
Barichella M, Severgnini M, Cilia R, Cassani E, Bolliri C, Caronni S, Ferri V, Cancello R, Ceccarani, Faierman S, Pinelli G, De Bellis G, Zecca L, Cereda E, Consolandi C, Pezzoli G.
Mov Disord. 2018 Dec 21. doi: 10.1002/mds.27581.
Filed under: Microbiota, Parkinson | Tagged: Asse intestino-cervello, Cervello e nurizione, Intestino e cervello, Microbioma, Microbiota, Neurobioblog, Parkinson e intestino | 1 Comment »


 Un mese fa Franco Zarattini, psichiatra e prezioso collaboratore di Neurobioblog è improvvisamente deceduto nella notte per arresto cardiaco. Zarattini oltre ad essere un bravo psichiatra con una lunga e solida carriera alle spalle sviluppata all’ospedale Ca’ Granda di Niguarda a Milano era un caro amico. Da qualche anno collaborava con Neurobioblog e più di recente abbiamo inserito un suo congtributo nel nostro libro usciti da Utet prima del scorso Natale “Come ringiovanire invecchiando”. Questo suo ultimo scritto, dedicato al microbiota, è il risultato di una passione che da qualche anno gli era nata per un argomento che in teoria per un argomento in teoria molto lontano dalla sua specialità. In realtà la recente letteratura scientifica è ricca di potenziali relazioni fra microbiota intestinale e malattie psichiatriche e questo suo ultimo breve scritto ne è la conferma.
Un mese fa Franco Zarattini, psichiatra e prezioso collaboratore di Neurobioblog è improvvisamente deceduto nella notte per arresto cardiaco. Zarattini oltre ad essere un bravo psichiatra con una lunga e solida carriera alle spalle sviluppata all’ospedale Ca’ Granda di Niguarda a Milano era un caro amico. Da qualche anno collaborava con Neurobioblog e più di recente abbiamo inserito un suo congtributo nel nostro libro usciti da Utet prima del scorso Natale “Come ringiovanire invecchiando”. Questo suo ultimo scritto, dedicato al microbiota, è il risultato di una passione che da qualche anno gli era nata per un argomento che in teoria per un argomento in teoria molto lontano dalla sua specialità. In realtà la recente letteratura scientifica è ricca di potenziali relazioni fra microbiota intestinale e malattie psichiatriche e questo suo ultimo breve scritto ne è la conferma. Sembra ormai la parola magica della salute e del benessere. Microbiota. Magari potrà sembrare che l’argomento sia diventato di moda. Che sia esploso come tante altre cose che nel tempo riguardano la nostra salute. Il fatto è, invece, che mai come prima d’ora, a livello mondiale, si stanno facendo ricerche su quegli esserini microscopici che sguazzano liberi e, si spera, buoni, all’interno del nostro intestino. Popolazione di microrganismi complessivamente chiamati “microbiota” (nella vecchia sviante dizione “flora intestinale” o “flora batterica intestinale”). Nell’evoluzione della specie umana, nella composizione del nostro organismo, delle nostre cellule, il “fuori” è diventato pure “dentro”. Vedi ad esempio il microbiota. Vedi ad esempio i mitocondri. Noi siamo contemporaneamente “dentro” e “fuori”, fuori e dentro, mondo esterno e mondo interno. In continua simbiosi. E lo dimostra pure l’epigenetica.
Sembra ormai la parola magica della salute e del benessere. Microbiota. Magari potrà sembrare che l’argomento sia diventato di moda. Che sia esploso come tante altre cose che nel tempo riguardano la nostra salute. Il fatto è, invece, che mai come prima d’ora, a livello mondiale, si stanno facendo ricerche su quegli esserini microscopici che sguazzano liberi e, si spera, buoni, all’interno del nostro intestino. Popolazione di microrganismi complessivamente chiamati “microbiota” (nella vecchia sviante dizione “flora intestinale” o “flora batterica intestinale”). Nell’evoluzione della specie umana, nella composizione del nostro organismo, delle nostre cellule, il “fuori” è diventato pure “dentro”. Vedi ad esempio il microbiota. Vedi ad esempio i mitocondri. Noi siamo contemporaneamente “dentro” e “fuori”, fuori e dentro, mondo esterno e mondo interno. In continua simbiosi. E lo dimostra pure l’epigenetica.